Vad är en vorta? Vi kommer att analysera orsakerna till förekomst, diagnos och behandlingsmetoder i en artikel av en hudläkare med 37 års erfarenhet.
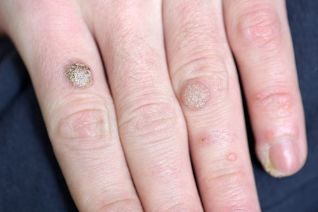
Definition av sjukdomar. Orsaker till sjukdomen
Vorterär oregelbundna, lättkroppiga godartade hudskador i form av en lokal överväxt av hudens övre lager (epidermis) med papler (knölar) eller plack.
Förekomsten av vårtor hos vuxna är 7-12%, hos barn i skolåldern - upp till 10-20%.
Våtar liknar andra hudväxter. Vanligtvis kan en person inte exakt bestämma sjukdomen på egen hand, så en hudläkare måste konsulteras för att ställa en diagnos.
Människans papillomavirus är orsaken till vårtor. Typ av virus påverkar typen av vårtor som kan utvecklas. Således infekterar varje typ av humant papillomavirus vävnad vid den lokalisering som är mest karakteristisk för det.
| HPV-typ | Föredraget lokalisering |
Typer av vårtor |
|---|---|---|
| 1 | Fötter, knän, handflator, händer, fingrar |
Plantar- och palmarvorter, sällan enkla vårtor |
| 2, 4 | Händer, fingrar, knän, mindre ofta - fötter |
Enkla vårtor, ibland plantar, palmar och mosaikvorter |
| 3, 10 | Shins, händer, ansikte | Flatwarts |
| 7 | Händer, fingrar | Butcher's Warts |
| 5, 8, 9, 12, 14, 15, 17, 19-24 |
Ansikte, armar, framkropp |
Epidermodysplasia verruciform |
Virusinfektion inträffar vanligtvis genom kontakt - med direktkontakt mellan infekterad och frisk hud (till exempel när man skakar hand) eller indirekt (genom ledstänger, leksaker etc. ). Därför är det möjligt att bli smittad med det mänskliga papillomviruset, vilket orsakar vårtor på olika platser - i kollektivtrafik, i skolan, på jobbet, hemma, på platser med hög kontakt och fuktig miljö (simbassänger, bastur, gym). Små trauma mot överhuden, genom vilket virus kommer in, såväl som inflammation i huden, bidrar till infektion.
Bidrar också till att vårtor ser ut:
- immunbrist (inklusive HIV-infektion);
- varm och fuktig miljö;
- behovet av professionell kontakt med kött och fisk ("slaktervorter").
Vissa typer av humant papillomavirus överförs från föräldrar.
Men paddor och grodor, trots skräckhistorierna som vi så ofta är rädda med i barndomen, kan inte smittas - detta är en av de mest populära myterna om denna sjukdom, som inte har någon grund.
Kontakta liknande läkare om du hittar liknande symtom. Använd inte självmedicinering - det är farligt för din hälsa!
Vårtsymtom
Symtomen varierar beroende på typen av vårtan.
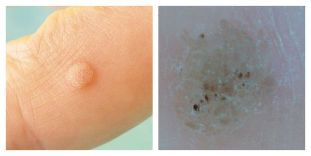
Vanlig vårta:
- Rund tät pappa med normal färg, 1-10 mm och större.
- Papulans yta är täckt med sprickor, lager.
- Om pappan finns på fingret försvinner utskriften och förvrängs. Samma sak gäller handflatritningen.
- Enkla vårtor finns antingen enskilt eller i flera delar - de visas vanligtvis på de platser där störst skada (händer, fingrar, knän).
- När det ses med ett dermatoskop kan läkaren se små bruna prickar - tromboserade (igensatta) kapillärer. Patienter hänvisar ofta till dessa punkter som "rötter". Detta är det viktigaste tecknet för en läkare: det kan användas av en hudläkare för att särskilja en vorta från andra liknande sjukdomar (till exempel molluscum contagiosum och keratoma).
Vart plantar (kåt):
- Det huvudsakliga symptom som vanligtvis får en patient att se en läkare är smärta när han trycker och går.
- Sådana vårtor är vanligtvis lokaliserade på fötterna.
- När du kontaktar en läkare, är det som regel en keratiniserad, ojämn plack av den vanliga färgen, även om du i det första steget kan se en jämn, slät papule. Med keratinisering kan kapillärerna bara ses om det keratiniserade skiktet i huden avlägsnas.
- Huden på sulan är förvrängd.
- Plantarvorter är vanligtvis ensamma, men det finns också 2-6 vårtor;
- Dessa vårtor förväxlas ofta med majs (särskilt torrt) - detta är beskrivningen av problemet som patienter vanligtvis kommer att se.
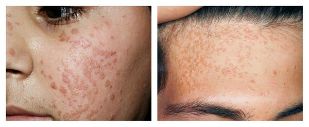
Flat (juvenil) vorta:
- Det ser ut som en rund, klar, slät papul med normal, rosa eller brunaktig färg, 1-5 mm stor.
- Visas på händer, skinn, ofta i ansiktet.
- Det finns alltid flera sådana vårtor - de finns i grupper.
Epidermodysplasia verruciform (senil vorta):
- Stora, runda, många sammanflytande neoplasmer med normal, rosa eller brun färg.
- Ofta visas i ansiktet, armarna, framsidan av överkroppen.
- Kan förväxlas med keratom, bältros och hudcancer.
Vårtpatogenes
När det kommer in i kroppen kan det mänskliga papillomviruset vara i ett latent tillstånd under lång tid - en person känner vanligtvis inte ens om dess existens. När faktorer som är gynnsamma för viruset börjar "multipliceras" i epitelet, vilket leder till vävnadsförändringar.
Till skillnad från andra virus förstör det mänskliga papillomviruset inte cellerna i själva epitelet - de dör på egen hand, naturligtvis, i processen med keratinisering och flingning.
Lokala faktorer och immunsystemets tillstånd påverkar spridningen av infektioner. Till exempel är det mer benägna att människor med HIV-infektion eller en njurtransplantation utvecklar vårtor. Dessutom är dessa neoplasmer ofta svåra att behandla. Med normal immunitet påverkar inte viruset de djupa skikten i huden, så många får vårtor på egen hand efter några månader.
Huvudstadiet i utseendet på vårtor är accelerationen av celldelningen och tillväxten med hjälp av viruset. Denna snabba ämnesomsättning leder till förtjockning av hudlagren. Eftersom vävnaderna växer i ett visst, litet område, uppträder en tuberkel, som kallas en vorta.
Klassificering och utvecklingsstadier av vårtan
Det finns ingen allmänt accepterad klassificering av vårtor. Det finns emellertid flera vanliga sorter:
- Den vanliga vårtanär den vanligaste typen (70% av vårtorna är bara dem). Sådana neoplasmer kännas inte och förorsakar bara en estetisk obehag för en person.
- Plantarwart- förekommer på fotsulorna, är smärtsam, kräver därför behandling. Hudtrauma på grund av obekväma, snäva, gnagande skor bidrar till utvecklingen av en sådan vårta.
- Flatwarts- förekommer oftare hos ungdomar, ungdomar. Detta beror på ungdomars instabila hormonella bakgrund som påverkar hela kroppen. Vanligtvis är platta vårtor nästan osynliga.
- Senilvorter- typiskt för äldre. De förekommer ofta på den del av kroppen som är täckt med kläder, men kan uppstå i ansiktet och händerna. Om det inte finns några obehag, bör sådana vårtor inte behandlas - läkning hos äldre människor kan vara mycket långsammare än hos yngre, på grund av en långsam metabolism.
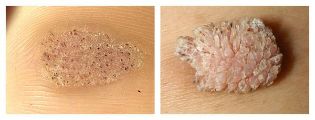
Andra författare skiljer flera mer från dessa typer av vårtor:
- Mosaikvorter(HPV 2, 4) - neoplasmer i handflatorna och sulorna. De ser ut som fokus på hyperkeratos, dvs förtjockning av stratum corneum (vanligtvis i framfoten), täckt med djupa sprickor.
- Cystiska vårtor(HPV 60) är en mycket sällsynt typ av neoplasma på foten. Det är en mjuk knut med sprickor. Vid öppningen visas en vitgul urladdning, liknande ostmassa.
- Filiformvorterär tunna kåta utväxt nära munnen, näsan eller ögonen.
- "Slaktare" vårtor(HPV 7) - visas på händer och fingrar på människor som ständigt är i kontakt med kött och fisk. Presenteras som hypertrofiserade neoplasmer som liknar blomkålen, men av normal färg.
Dessutom skiljs typer av vårtor beroende på deras plats.
Således är anogenitala vårtor, tumörliknande neoplasmer som förekommer på könsorganen (särskilt på de platser där huden passerar in i slemhinnan), en vanlig sjukdom. De orsakas vanligtvis av HPV-typ 6 och 11.
Komplikationer av vårtan
Det främsta skälet till att patienter med vårtor går till läkaren är en estetisk defekt som kan påverka patientens livskvalitet, hans självförtroende och utveckla många komplex. Komplikationer kan också inkludera sprickbildning av ytan på vårtan och tillsats av infektion, och i vissa typer av vårtor, ömhet under promenader.
Hudvorter degenereras vanligtvis inte till maligna neoplasmer, de är ganska ofarliga, men i mycket sällsynta fall kan en sådan komplikation fortfarande uppstå hos personer med undertryckt immunsystem.
Andra komplikationer uppstår när man försöker ta bort neoplasmer på egen hand. I detta avseende kan inflammation och estetiska defekter i form av ärr uppstå, såväl som vidare spridning av viruset genom huden, på grund av att en person på morgonen efter självavlägsnande av en vorta kan vakna upp med flera nya.
Kom ihåg att under skölden av en vorta kan en helt annan sjukdom döljas, vilket inte kan bestämmas utan råd från en erfaren läkare.
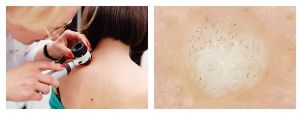
Vortdiagnos
Vanligtvis är en undersökning (klinisk bild) och anamnesis (sjukhistoria) tillräcklig för att ställa en diagnos.
För att bekräfta diagnosen kan läkaren genomföra en histologisk undersökning - studien av celler i neoplasma.
Det är mycket viktigt att göra en differentierad diagnos - för att särskilja vårtor från andra sjukdomar. Till exempel måstevanliga vårtorsärskiljas från följande sjukdomar:
- Molluscum contagiosum- förekommer oftare på kroppen och könsorganen, mindre ofta på händer och fötter. Det är en halvklot med intryck på ytan; när man trycker ner från sidorna släpps en vitaktig "välling".
- Epidermal verrucous nevus- ofta ensam, en person har sedan födseln. Det stiger över hudens yta, ofta täckt med hår.
- Basalioma- en tumör i form av en knutrulle, täckt med en skorpa i mitten. Typiskt för äldre.
Palmar-plantarvortermåste särskiljas från följande sjukdomar:
- Keratoderma- stora områden med keratinisering och hudinflammation. Inga koagulerade kapillärer.
- Palmar-plantar syfilider- flera smärtfritt neoplasmer, hudfoljer utmed periferin. Syfilis har en positiv reaktion
- Majs- vanligtvis smärtfritt, kan bara orsaka smärta när du trycker vertikalt.
Läkaren måste också skilja andra typer av vårtor från ett antal sjukdomar. Om man misstänker en annan patologi kan han förskriva ytterligare diagnostik (till exempel upptäckt av antikroppar mot virus, CT eller MRI).
Vårtbehandling
Vorter behandlas för estetiska ändamål och för att förbättra patientens livskvalitet. Det kan endast ordineras av en läkare efter en undersökning och en noggrann diagnos. Oberoende försök att bli av med en vårta är oacceptabelt, eftersom en patient utan medicinsk utbildning och nödvändig utrustning inte kan bestämma sjukdomen noggrant, och komplikationer efter sådan "behandling" uppstår mycket oftare än återhämtning.
Det finns flera sätt att behandla vårtor på. Alla utförs vanligtvis under övervakning av en läkare, och några av dem - endast i klinikens behandlingsrum.
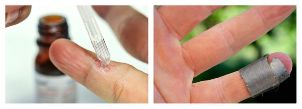
Kemisk läkning
Mjölk-salicylkollodion och salicylplåster används för att bli av med vårtan. Procentandelen läkemedel och metoden för deras användning (långvarig bärning av lappar, applikationer etc. ) beror på prevalensen och lokaliseringen av neoplasma.
Lösningar av zink och 2-klorpropionsyra kan också användas. I detta fall appliceras en kemisk sammansättning på den förbehandlade ytan, som lämnas på vårtan tills färgen ändras (beroende på typen av vårtan). Proceduren upprepas flera gånger efter 7, 14 och 21 dagar. Före varje procedur tas vävnaden bort mekaniskt.
En annan kemisk metod är en kombination av salpetersyra, ättiksyra, oxalsyra, mjölksyror och koppernitrat trihydrat. På detta sätt behandlas endast relativt små neoplasmer - upp till 5 mm. Lösningen lämnas också för att ändra färgen på vårtan. Efter 3-5 dagar kommer patienten till en uppföljningsmöte, om nödvändigt föreskrivs en andra procedur på 1-4 veckor.

Cryodestruction
Denna metod består i att frysa vårtan med flytande kväve: den fuktade tampongen pressas mot den skadade huden (med att fånga den omgivande vävnaden med några mm) i 1-5 minuter. Vissa skador kräver flera behandlingar med fyra veckors mellanrum för att förstöra.
De största nackdelarna med kryodestruktion är dess smärtsamhet och försenad effekt i jämförelse med andra metoder, där endast en procedur ofta är tillräcklig för borttagning.
Elektrokoagulation
Under påverkan av en elektrisk ström avlägsnas vårtan i lager. En sådan operation utförs under lokalbedövning
Den här metoden är effektivare än kryodestruktion, men den har en betydande nackdel: elektrokoagulering lämnar ofta efter sig ärr på platsen för att ta bort vorten. För de patienter som försöker korrigera en kosmetisk defekt är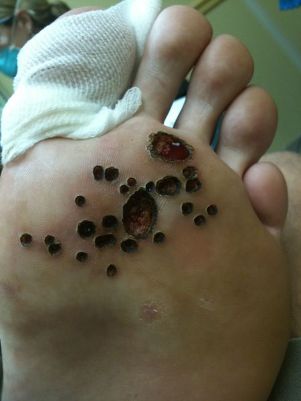 denna metod inte den mest lämpliga.
denna metod inte den mest lämpliga.
Laserdestruktion
Lasern tar också bort vårtor i lager. Ljusguiden kommer i kontakt med huden från flera sekunder till tre minuter, beroende på storlek. Sedan skärs skurven som visas och sårets botten behandlas med en laser igen. Patienten instrueras sedan hur hantera såret. Själva operationen utförs under påverkan av lokalbedövning.
Radiovågskirurgi
Radiovågskirurgi är en av de mest moderna och skonsamma metoderna för att avlägsna vissa godartade neoplasmer, inklusive vårtor.
Metoden bygger på generering av elektromagnetiska vågor med olika frekvenser: från 100 kHz till 105 MHz. Under proceduren motstår vävnaderna de förbipasserande vågorna, varför molekylär energi frigörs i cellerna, som värmer upp huden. Under påverkan av värme avdunstar cellerna faktiskt - ett snitt snitt erhålls. Samtidigt utövas inga mekaniska krafter på den drabbade vävnaden.
Fördelar med denna metod:
- säkerhet;
- snabb sårläkning;
- god kosmetisk effekt - ärr och ärr är uteslutna;
- relativ smärtfrihet - lokalbedövning appliceras före minikirurgi;
- uteslutning av sekundär infektion på grund av automatisk desinfektion av elektroden när enheten slås på.
Effektiviteten av denna metod erkänns över hela världen, men det är ganska svårt att hitta en klinik som använder metoden för radiovågskirurgi.
Vilken behandlingsmetod att välja
Alla ovanstående metoder har flera nackdelar:
- Under de första veckorna ser det opererade området oattraktivt ut - skorpor, mörkare vävnader. Detta bör beaktas om vårtorna finns på synliga delar av kroppen (till exempel i ansiktet).
- Obehaglig lukt och viss grad av smärta under operationen.
Dessutom har alla dessa metoder kontraindikationer, som du måste ta reda på om vid ett preliminärt samråd med en hudläkare.
Men den största nackdelen ärdet finns stor sannolikhet för återfall, särskilt om vårtorna var utbredda, omfattande. Med var och en av dessa metoder bekämpar läkarna inte grundorsaken till sjukdomen utan med dess konsekvenser sedan idaghumant papillomavirus kan inte botas.
Därför riktas terapi till:
- eller förstörelse av neoplasmer som förekommer på platsen för införandet av viruset;
- antingen för att stimulera ett antiviralt immunsvar;
- eller en kombination av dessa metoder.
Oftast används destruktiva behandlingsmetoder. Deras effektivitet når 50-80%.
Barndom är vanligtvis inte en kontraindikation för kirurgiska behandlingar. Därför används många av dem (inklusive radiovågskirurgi) också för att behandla vårtor hos barn. Ett undantag är kemiskt avlägsnande av vårtor på grund av risken för biverkningar på ämnet.
Vad du ska göra efter operationen
Efter någon av dessa operationer måste du följa din läkares rekommendationer.
Efter avlägsnande av tumören med någon av de presenterade metoderna föreskriver läkaren vanligtvis behandlingen av avlägsningsstället. Det är förbjudet att ta bort "skorpor" på egen hand, våta såret och utsätta det för direkt solljus.
Om en patient ständigt lider av vårtor, bör han konsultera en immunolog - det kan kräva läkemedelsbehandling, vilket kommer att öka resistensen mot immunitet mot manifestationerna av det mänskliga papillomviruset.
Prognos. Förebyggande
Om patienten inte har immunbrister, kan vårtorna försvinna på egen hand, men det kommer att ta lång tid - från flera månader till flera år. Så i 65% av fallen regterar vårtor oberoende inom två år. Om vårtan fortfarande är på plats efter två år rekommenderas att ta bort den. Det rekommenderas att ta bort flera tillväxter omedelbart.
Med normal immunitet och en korrekt vald borttagningsmetod (beroende på storlek och typ av vårtan) är det möjligt att ta bort patogen vävnad och uppnå en god kosmetisk effekt. Med reducerad immunitet och andra predisponerande faktorer orsakar det återstående humana papillomviruset i kroppen återfall.
Det finns ingen specifik sjukdomsförebyggande. Men är infektion så oundviklig?
Du kan minska sannolikheten för ett virus om du följer några regler:
- Undvik att gå barfota på offentliga platser där det finns en risk för hudskada och virusinfektion (simbassänger, offentliga duschar, gym).
- Välj skodon av hög kvalitet, ändra det ofta. Försök att hålla fötterna torra. Värme och fukt är utmärkta grogrund för humant papillomvirus.
- För att undvika periungual warts, gå bara till en certifierad nageltekniker och se till att de använder sterila verktyg.
För att förebygga anogenitala vårtor är WHO (Världshälsoorganisationen) ett kvadrivalt vaccin mot humant papillomvirus också mycket effektivt. Det finns för närvarande inga vacciner för att förhindra andra typer av vårtor.
Om du hittar en vorta, försök inte att cauterisera, klippa eller plocka bort det själv - på detta sätt kan du bidra till inflammation och ytterligare spridning av viruset längs huden. Efter en sådan "borttagning", istället för en vårta på morgonen, kan du vakna med tio.













































































